「完治」と言われたのに不調…整形外科から脳神経外科へ転院すべき目安
動画でも解説をご用意しています。
音声でも解説をご用意しています。
【30秒でわかる結論】
結論:
整形外科で「異常なし」でも、脳の繊維が傷つく「びまん性軸索損傷(DAI)」の可能性があります。記憶や感情の変化があるなら、必ず「脳神経外科」や専門的な「リハビリテーション科」を受診すべきです。
検査:
一般的なMRI(T1/T2)ではなく、微細な出血痕(ヘモジデリン)を鋭敏に捉える「T2スター(T2*)」や「SWI(磁化率強調画像)」という特殊撮影が有効です。
今日やること:
医師に症状を伝えるため、本記事のメモを活用するとともに、「事故直後の意識状態(JCSやGCS)」がカルテにどう記載されているかを確認してください。
「MRIも撮ったし、骨もくっついたから完治です」
医師からそう言われても、「以前より怒りっぽくなった」「仕事の段取りが組めない」といった違和感が消えないことはありませんか?
それは、単なる「むちうち」や「うつ」ではなく、脳の神経線維が広範囲に断裂する「高次脳機能障害(とくにびまん性軸索損傷)」のサインかもしれません。
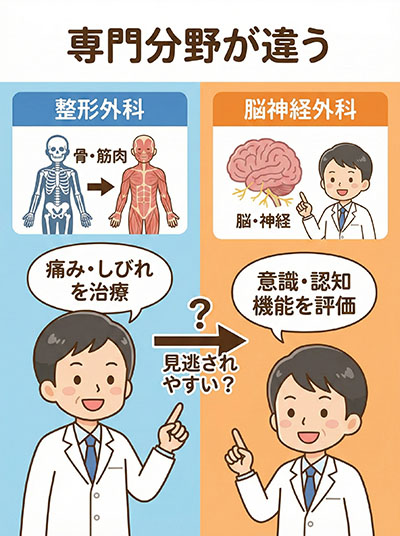
実は、骨や筋肉、末梢神経を診る「整形外科」と、脳(中枢神経)を診る「脳神経外科」では、専門とする領域や重視する検査画像がまったく異なります。
この記事では、交通事故の被害者支援に詳しい大分の弁護士が、「画像に写りにくく見逃されやすい脳の障害」を正しく診断してもらうための受診戦略を解説します。
症状の全体像や原因については、以下の記事で詳しく解説していますので、あわせてご覧ください。

今すぐ確認すべき「転院・受診」のサイン
画像所見の乖離:
頭のCTや通常のMRIで「異常なし」と言われたが、家族から見て「性格が変わった」「記憶力が落ちた」と感じる。
生活上の支障:
新しいことが覚えられず、仕事や家事でミスを繰り返す(遂行機能障害)。
意識障害の既往:
事故直後に「意識を失っていた」「呼びかけに対する反応が鈍かった(JCSやGCSの異常)」という記録がある。
もし一つでも当てはまる場合は、立証のタイミングを逃さないよう、早めの確認が必要です。
「病院を変えるべきか」「まだ様子を見るべきか」迷っている場合は、
お電話で状況をお聞かせください。
資料がなくてもご相談いただけます。現在の症状から高次脳機能障害の可能性を検討し、
「見通しと次の一手」を整理いたします。
なぜ「異常なし・完治」と誤診されるのか?
交通事故で救急搬送されたり、通院したりするのは多くの場合「整形外科」です。
しかし、ここに「見えない障害」が見逃される構造的な原因があります。
整形外科と脳神経外科の「守備範囲」の違い
整形外科は、骨折・打撲・筋肉の損傷を治療するプロフェッショナルです。
一方で、交通事故の衝撃で脳の繊維がちぎれる「びまん性軸索損傷(DAI)」などは、脳の専門医でなければ発見や評価が難しいのが実情です。
| 診療科 | 得意分野 |
|---|---|
| 整形外科 | レントゲンや一般的なMRIで「骨」や「神経の圧迫(ヘルニア等)」を見て、痛みや痺れを治療 |
| 脳神経外科 | 脳の出血、脳室の拡大(脳萎縮)、神経の断裂などを診て、意識や認知機能を評価 |
もし、あなたが現在整形外科にしか通っておらず、記憶や感情のトラブルを抱えているなら、「専門外の先生に相談している状態」である可能性があります。
一般的なMRIには「写らない」ことがある
「事故直後に頭のCTやMRIを撮って大丈夫だった」という場合も安心できません。
① CTは「骨」と「出血」を見るもの
救急搬送時に撮る「頭部CT」は、命に関わる大きな出血や骨折を見つけるための検査です。
ミクロレベルの神経損傷は、CTではほとんど写りません。
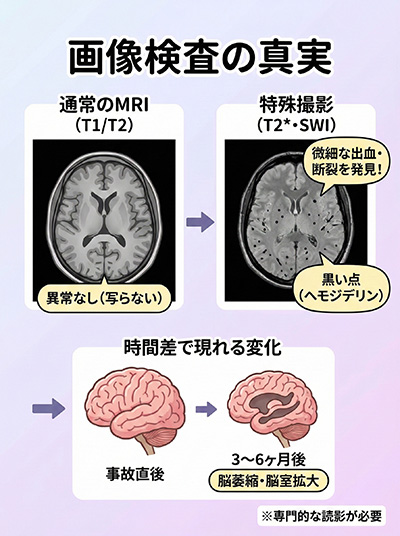
② 通常のMRIでも見逃される「微細な出血」
一般的なMRI(T1、T2強調画像)でも、神経が引きちぎれた痕跡(びまん性軸索損傷)は見逃されることが多いのです。
発見には、神経が傷ついた際に生じる微細な出血痕(ヘモジデリン)を黒い点として捉える「T2スター(T2*)強調画像」や、さらに感度の高い「SWI(磁化率強調画像)」といった特殊な撮影方法が必要です。
③ 「時間差」で現れる脳萎縮
また、事故直後の画像では異常がなくても、事故から3か月〜6か月後の画像を比較すると、脳の細胞が死滅して脳全体が縮む「脳萎縮」や、脳の中の空洞が広がる「脳室拡大」が確認されることがあります。
これらは「後から判明する決定的な証拠」となるため、継続的な画像チェックが不可欠です。
※どのような検査が必要かの全体像については、以下の記事で詳しく解説しています。
「おかしい」と感じた時の正しい受診ルート
違和感がある場合、どのタイミングで、どこへ行けばよいのでしょうか。
大分県内での通院事情も踏まえて解説します。
「脳神経外科」または「リハビリテーション科」へ
まずは「脳神経外科」を受診してください。
整形外科は「骨と筋肉」の専門家ですが、高次脳機能障害の診断には、脳の繊維の断裂を見極める画像診断や、後遺障害申請に必要な「脳損傷に関する医学的意見書」を作成できる専門医の力が必要です。
また、高次脳機能障害の支援に力を入れている「リハビリテーション科」がある総合病院も有力な選択肢です。
こうした病院では、画像の撮影だけでなく、知能や記憶力を数値化する「神経心理学的検査(WAIS-IVやWMS-Rなど)」を実施できる体制が整っており、より客観的な証明が可能になります。
「紹介状」は必要? 画像データ引継ぎの重要性
いきなり別の病院に行くと、初診料が高くなるだけでなく、「事故直後の画像データ」が比較できないというデメリットがあります。
高次脳機能障害の立証では、事故直後の画像と、現在の画像を比べて「脳が縮んでいないか(脳萎縮)」を確認することが極めて重要です。
そのため、現在の主治医(整形外科)に紹介状を書いてもらい、これまでのCT/MRIデータのCD-Rを添付してもらうのがベストです。
整形外科医への【角が立たない切り出し方】
転院を言い出しにくい場合は、以下のように「先生の治療は継続したい」という意思を伝えつつ相談してみてください。
(※首の痛みなどの治療で、整形外科との併行通院が必要なケースも多いためです)
| 相談例 | 「先生のおかげで首の痛みは良くなりました。ただ、最近どうしても物忘れが激しく、家族も心配しているので、念のために一度、脳神経外科で脳の専門的な検査(MRIなど)を受けておきたいのですが、紹介状をいただけないでしょうか? もし脳に異常がなければ、また先生のところでリハビリを続けたいと考えています。」 |
|---|
このように「先生の治療は感謝している」+「家族の心配・念のため」というスタンスで伝えれば、多くの医師は快く紹介状を書いてくれます。
弁護士費用特約の解説ページ(費用負担を気にせず動くために) →
医師に「正しく伝える」ための準備【スマホ用メモ】
専門医を受診しても、診察時間は限られています。
「なんとなく調子が悪い」と伝えるだけでは、「事故のストレスでしょう」と片付けられてしまうリスクがあります。
医師が診断のヒントにするのは、「日常生活で具体的に何に困っているか(4つの能力の低下)」という具体的なエピソードです。
以下のチェックリストをスマホでスクリーンショットを撮るか、コピーしてメモ帳に貼り付け、診察時に医師に見せてください。これがあるだけで、話がスムーズに進みます。

【医師への相談用:症状チェックメモ】
■ 事故の状況
- ・事故日:20XX年 月 日
- 事故直後の意識:あった(約 分間・ 時間)
- 事故直後の意識:なかった
- 救急隊や搬送先で「JCS」や「GCS」という数値を言われていればメモ(例:JCS 2桁、GCS 12点など)
※自賠責の審査で重視されるポイントです。当てはまるものにチェックを入れてください。
① 記憶・遂行機能(段取り)
- 数分前の出来事や会話を忘れ、何度も同じ質問を繰り返す(前向性健忘)
- 新しい仕事の手順や、人の名前が覚えられない
- 同時に複数の作業ができない(料理を焦がす、電話しながらメモが取れない)
- 約束の日時や場所を間違える、または約束そのものを忘れる
② 感情・社会的行動
- 以前より怒りっぽくなった(些細なことでカッとなる・暴言を吐く・易怒性)
- 意欲がわかない(一日中ぼーっとしている・入浴や着替えを億劫がる)
- 子供っぽくなった、わがままになった(退行・依存的)
- こだわりが強くなり、融通が利かなくなった(固執性)
- 場の空気が読めず、相手を不快にさせる発言をする(脱抑制)
③ その他(合併症など)
- 匂いや味がわからない(嗅覚・味覚障害)
- 疲れやすくなった(易疲労性)
- めまいやふらつきが続いている
■ 家族・周囲からの指摘(客観的な事実)
| 記述例① | 妻から「話が噛み合わない」「性格がきつくなった」と指摘された |
|---|---|
| 記述例② | 職場でミスが増え、上司から「以前と違う」と注意された |
家族の同伴が「必須」です
高次脳機能障害の大きな特徴として、「自分では症状に気づけない(病識欠如)」というものがあります。
本人が「大丈夫です」「以前と変わりません」と言っても、脳の損傷により自己洞察力が低下しているケースが多々あります。
受診の際は、必ずご家族や同居人が付き添い、「横から見ていると、以前とここが違う」「ミスが増えている」と医師に客観的な事実を伝えてください。
これが診断の決め手になります。
「気のせいかもしれない」と我慢しているうちに、
重要な検査時期を逃してしまうことが一番のリスクです。
診断書がまだ手元になくても大丈夫です。
ご家族のお話から、状況を伺い、見通しと次の一手を整理いたします。
受診を先延ばしにするリスク
「そのうち治るだろう」と様子を見ていると、将来的に「治らない」だけでなく、本来得られるはずの補償まで失う大きな不利益を被る可能性があります。
① 証拠が消えてしまう(「3か月目」が勝負)
高次脳機能障害(とくにびまん性軸索損傷)を画像で証明する最大のチャンスは、「事故直後の画像」と「事故から約3か月後の画像」の比較にあります。
脳の神経が断裂している場合、受傷から約3か月程度で脳室の拡大(脳萎縮)が進行し、そこで固定するという医学的知見があるからです。
この時期を逃して数年後に受診しても、「加齢による萎縮」との区別がつかず、事故との因果関係を否定されてしまうリスクが高まります。
② 適切な賠償が受けられない
適切な診断名がつかないまま、「むちうち」として示談してしまうと、本来受け取れるはずの以下の賠償金が請求できません。
これらは等級にもよりますが、数千万円単位の差になることも珍しくありません。
後遺障害慰謝料
精神的苦痛に対する補償。
逸失利益(いっしつりえき)
障害がなければ将来稼げたはずの収入の補償。
③ 治療費打ち切りの打診が早まる
保険会社は、診断名に基づいて治療期間の目安を持っています。
脳神経外科での診断がないまま「整形外科(頸椎捻挫等)」として扱われると、「一般的なむちうちの治療期間(3か月〜6か月程度)」で治療費の打ち切りを打診されることが一般的です。
その前に脳神経外科を受診し、「脳の損傷により長期の経過観察が必要」という専門医の診断を受けておくことが、治療期間を確保する防波堤となります。
まとめ
交通事故で「完治」と言われても違和感がある場合、決して自分の感覚を無視しないでください。
その違和感の正体は、画像には写りにくい「びまん性軸索損傷」などの高次脳機能障害である可能性があります。
診療科を変える:
骨を見る「整形外科」だけでなく、脳の機能を評価できる「脳神経外科」や「リハビリテーション科」を受診してください。
専門検査を行う:
通常のMRIだけでなく、微細な出血痕を捉える「T2スター(T2*)」「SWI」や、認知機能を数値化する「神経心理学的検査」を医師に相談しましょう。
メモを持参する:
医師は診察室での姿しか見えません。家庭や職場での具体的な困りごと(記憶障害や易怒性など)をメモにまとめ、必ずご家族同伴で受診して伝えてください。
治療費の打ち切りを迫られたら
保険会社から「そろそろ治療費を打ち切ります」と言われても、それは保険会社側の目安に過ぎず、医学的な「症状固定(これ以上良くならない状態)」とは限りません。
医師が「まだ治療効果がある」と判断すれば、健康保険に切り替えて治療を継続し、後からその費用を請求できる場合もあります。
安易に示談せず、まずは専門家にご相談ください。
無料相談のご案内
「まだ診断書はないけれど、家族の様子がおかしい」
「今の病院で良いのか不安がある」
そのような段階でも大丈夫です。弁護士法人 大分みんなの法律事務所では、資料が揃っていない状態でも、ご家族のお話から「今、受診すべき科」や「医師に確認すべきポイント」を整理いたします。
早期相談が「証拠」を守ります
高次脳機能障害の立証では、「事故直後の意識障害の程度(JCSやGCS)」や「受傷から3〜6か月後の脳萎縮の有無」が極めて重要な証拠となります。
時間が経つとカルテ等の資料収集が難しくなったり、重要な検査時期を逃したりするリスクがあります。
ご相談の際の準備(なくてもOK)
- ・事故の日時と状況
- ・現在の通院先と診断名
- ・事故直後の意識状態(「JCS」や「GCS」という数値が分かればベストです)
- ・ご家族が感じている具体的な変化(メモなど)
- ・弁護士費用特約の有無(保険証券などで確認)
資料がなくても大丈夫です。口頭で状況を伺い、見通しと次の一手を整理します。
交通事故の解決実績が豊富な当事務所では、大分県内にお住まいの方だけでなく、近隣県や遠方の被害者様からも多くのご相談をいただいております。
「怪我で動けない」「遠出が難しい」という方のために、電話やZoomによるオンライン面談を導入。ご依頼後は、電話、LINE、Zoom、メール、郵送などでやり取りを進めるため、一度も来所いただくことなく解決までサポートすることが可能です。
「交通事故に強い専門家に任せたい」という方は、ぜひ一度当事務所へご連絡ください。
免責事項
本記事は交通事故に関する一般的な情報提供を目的としており、個別事案に対する法律上の助言ではありません。
具体的な状況により結論や見通しは変わるため、詳細は弁護士等の専門家へご相談ください。
法令・運用は改正等により変更される可能性があります。






